Uno de los bulos que está circulando últimamente por la red es que el uso prolongado de la mascarilla produce hipoxia cerebral, pudiendo llegar a producir una isquemia cerebral. En la imagen que está circulando, también se puede leer que «respirar una y otra vez aire exhalado se convierte en dióxido de carbono» y hace que nos mareemos y nos intoxiquemos. Para solucionar esto nos dicen que lo recomendable es levantar la mascarilla cada 10 minutos.
Estas afirmaciones son incorrectas. Las mascarillas, por lo menos las quirúrgicas y las autofiltrantes (que forman parte de los equipos de protección individual – EPI) NO producen ni hipoxia ni hipercapnia (retención del CO2) porque lo que filtran son PARTÍCULAS, no retienen el aire, el cual puede entrar y salir a través de los materiales de los que están compuestas. Además, manipularlas cada 10 minutos lo único que hace es aumentar el riesgo de contagio.
A pesar de que sea un bulo, quienes hayan llevado mascarilla (del tipo que sea), habrán podido notar que cuesta ligeramente respirar o que sienten un ligero agobio. Puede ser debido a diversas causas: no estamos acostumbrados, las llevamos demasiadas horas en el trabajo, no realizamos los descansos adecuados, reutilizamos las mascarillas más allá de las indicaciones del fabricante, pudiendo perder sus propiedades técnicas, las utilizamos una encima de la otra disminuyendo la capacidad de intercambio del aire y, por último, otra causa puede ser que incluso sean falsas y no cumplan con las especificaciones legales y técnicas de lo que nos están vendiendo.
Índice de contenidos
Características de las mascarillas
Vayamos por partes, las mascarillas quirúrgicas no son un EPI, son un Producto Sanitario (PS) que actúa como una barrera, filtrando partículas de dentro hacia afuera, impidiendo que quien la porta pueda contagiar. No sellan por completo la mascarilla a la cara, como tienen que hacer las mascarillas consideradas EPI. Esto hace que, además de por la propia mascarilla, e aire entre y salga por los laterales impidiendo que se retenga ningún componente del aire (oxígeno, nitrógeno, CO2, etc.). Respecto a las mascarillas quirúrgicas, es imposible que produzcan hipoxia e hipercapnia que llegue a afectar al individuo portador, porque son las utilizadas en quirófano, y sabemos que se utilizan en intervenciones que duran horas.
Por otro lado, las consideradas EPI sí tienen que hacer un sellado con la cara del portador para evitar que se produzcan fugas. De esta forma, además de proteger al resto de quien las lleva, ha de proteger al portador de los demás. Este sello hace que las que denominamos FFP en España (a partir de ahora mencionadas como autofiltrantes), sean mascarillas que agobian un poco más. Aun así, estas mascarillas son sometidas a distintos procesos de certificación o aprobación estipulados en distintas normas técnicas a nivel internacional. Entre estos procedimientos se encuentran las normas básicas de embalaje y los requisitos de filtración, ajuste, impermeabilidad, fuga, inflamabilidad, etc. Además, en estas normas también se determinan cuatro factores que influyen en la respiración:
- Respirabilidad: se mide la diferencia de presión necesaria para hacer pasar aire a través de la mascarilla, es decir, la resistencia al flujo de aire. El valor normal en una mascarilla quirúrgica debe ser menor a 60 (Pa/cm2).
- Resistencia a la inhalación máxima.
- Resistencia a la exhalación máxima.
- Contenido de dióxido de carbono en el aire de inhalación (espacio muerto) no debe exceder un promedio del 1,0% (en volumen).
Normativa internacional
En el documento Comparativa de especificaciones técnicas aplicables a mascarillas autofiltrantes publicado el 18 de marzo de 2020 por el Instituto Nacional de Seguridad y Salud en el Trabajo y por el centro Nacional de Medios de Protección, comparan 6 normas diferentes aplicables a las mascarillas autofiltrantes:
- Norma NIOSH – 42CFR84 (EEUU).
- Norma EN149:2001 (Europa).
- Norma GB2626-2006 (China).
- Norma AS/NZ 1716:2012 (Taiwan).
- Norma KMOEL – 2017-64 (Corea).
- Norma JMHLW- notificación 214, 2018 (Japón).
El valor fijado como normal para la concentración de CO2 en la inhalación coincide para todas las normas. Esto significa que todas determinan que en el espacio muerto entre la mascarilla y la boca debe ser menor a 1%. Por lo que da igual cual sea la procedencia de la mascarilla que, si cumplen de forma correcta la normativa, nos aseguran que no se retiene CO2 al respirar con una mascarilla puesta, y tampoco re-inhalas el expulsado porque sale al exterior.
El mismo documento nos dice que existe una diferencia notable entre estas normas en los ensayos de resistencia a la respiración (o caída de presión), tanto a la inhalación como a la exhalación. Cuando se realizan los test a flujos altos, la resistencia a la respiración será mayor; y cuando se hacen los test a flujos bajos, la resistencia a la respiración será menor. Por ejemplo, el flujo con el que testan la resistencia a la inhalación y a la exhalación de las europeas es de 160 l/min y el de las chinas 85 l/min. Por tanto, sí que podemos notar que unas mascarillas permiten que inhalar o exhalar mejor que otras, dependiendo de su procedencia.
Otros factores influyentes
Además, como dije con anterioridad, ante la pandemia del COVID19 estamos reutilizando las mascarillas debido al desabastecimiento. Es posible que la reutilización de estos equipos por encima de las horas de vida media que tiene estipulado cada fabricante (normalmente 8 o 10 horas aproximadamente) puede hacer que se vayan saturando, y que la respirabilidad se pueda ir dificultando. Continuamente se habla de la eficacia de filtración y del ajuste, dos de los elementos que se comprueban para ver la validez y autenticidad, pero no tenemos constancia de que se estén estudiando los coeficientes de inhalación y exhalación con la reutilización de las mascarillas o llevando la FFP junto con una mascarilla quirúrgica (práctica que se ha extendido en todo el entorno sanitario con el objetivo de proteger las FFP para que duren más por este desabastecimiento y reutilización).
También es importante mencionar otro elemento: la temperatura ambiente y la sensación de calor que percibe del sujeto. El agobio o sensación de dificultad al portar la mascarilla no solo es por la propia mascarilla. El equipo de protección individual está formado también por batas, guantes, calzas, gorros, gafas estancas, pantallas de protección, monos o los elementos que se indiquen según al riesgo biológico que nos enfrentemos.
Otro factor es el número de horas seguidas que las estamos utilizando. Según el documento llamado «Manual de uso y conservación de equipos de protección individual (EPIs)» del Hospital Universitario La Paz (Madrid), publicado en conjunto con el Instituto de Investigación del mismo hospital en 2015, nos dice que «los equipos de protección de las vías respiratorias están diseñados de tal manera que sólo se pueden utilizar por espacios de tiempo relativamente cortos. Por regla general, no se debe trabajar con ellos durante más de dos horas seguidas». Esta afirmación también la podemos encontrar en el estudio de Fremap hecho en 2010 llamado “Eficacia en la utilización de los equipos de protección respiratoria. Evaluación cuantitativa del ajuste facial en mascarillas autofiltrantes«.
Evidencia científica
Y ahora vamos a la evidencia científica. Fisher y Shaffer recogen en una publicación algunas conclusiones de varios estudios:
- Estudio de la NIOSH en el que afirman que 2 h de uso continuo de una mascarilla autofiltrante a ritmo de trabajo bajo-moderado no causó un cambio en la temperatura corporal central y no hubo un aumento significativo en el calor o la humedad del espacio muerto de la mascarilla después de la primera hora. Sugieren que el uso de una mascarilla autofiltrante durante 1-2 horas debería causar un estrés fisiológico mínimo a los individuos.
- Recogen otro pequeño estudio en el que las enfermeras llevaban mascarillas autofiltrantes en turnos de doce horas retirándosela para comer y beber. En este estudio registraron que la incomodidad aumentó con el tiempo y las enfermeras informaron que se sentían más faltas de aliento cuanto más tiempo usaban protección respiratoria. Los niveles de dióxido de carbono transcutáneos aumentaron con el tiempo, pero no fueron clínicamente relevantes, ya que los niveles de dióxido de carbono no alcanzaron el requisito de una hipercapnia clínicamente definida.
- Concluyen que es poco probable que periodos de uso prolongados de hasta 12 horas perjudiquen la salud del profesional sanitario porque los niveles de dióxido de carbono transcutáneo pueden aumentar al llevar una mascarilla, pero afirman que no llega a valores clínicamente relevantes. También afirman que llevar continuamente la mascarilla en vez de quitársela y ponérsela con cada contacto con el paciente genera mayor incomodidad, pero sin riesgo adicional para la salud de un usuario de respirador autorizado.
Conclusiones
Conclusión, recalco lo del primer párrafo: las mascarillas fijan y detienen partículas, no el aire. Están testadas en múltiples ámbitos por normas muy parecidas a nivel mundial. Entre los ítems testados son la respirabilidad y la retención de CO2. No tenemos que tener miedo a utilizarlas porque son productos muy testados. La sensación de ahogo puede ser, además de por el propio uso de la mascarilla, por otros factores. Por ejemplo: el calor que producen otros elementos del EPI o a un uso durante muchas horas seguidas y a la autenticidad o no (que hayan pasado los test) de las mismas.



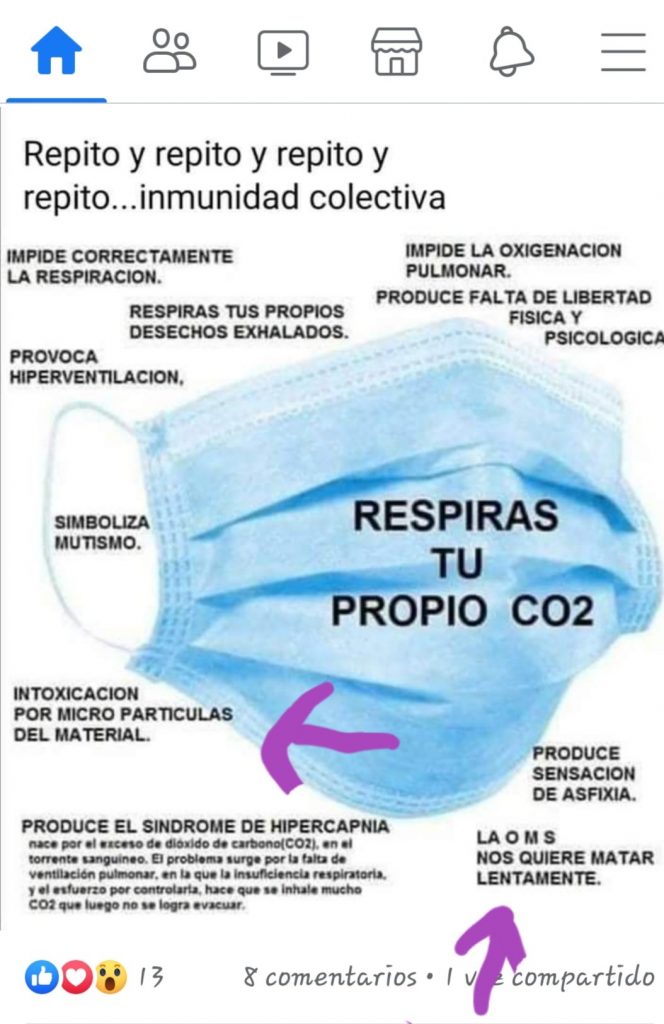




[…] Recientemente ha circulado un mensaje por las redes sociales asegurando que el uso prolongado de mascarillas puede llegar a producir hipoxia, esto es, una carencia de oxígeno en la sangre, en el organismo o en las células. El mensaje indica que “respirar una y otra vez aire exhalado se convierte en dióxido de carbono, por eso nos sentimos mareados». Sin embargo, esto es completamente erróneo, tal y como indican en Salud Sin Bulos. […]
[…] enfermera Elena Plaza, del portal Salud Sin Bulos, explica que las mascarillas no retienen el dióxido de carbono y su función es filtrar […]
[…] enfermera Elena Plaza, del portal Salud Sin Bulos, explica que las mascarillas no retienen el dióxido de carbono y su función es […]
[…] Recientemente ha circulado un mensaje por las redes sociales asegurando que el uso prolongado de mascarillas puede llegar a producir hipoxia, esto es, una carencia de oxígeno en la sangre, en el organismo o en las células. El mensaje indica que “respirar una y otra vez aire exhalado se convierte en dióxido de carbono, por eso nos sentimos mareados». Sin embargo, esto es completamente erróneo, tal y como indican en el portal https://saludsinbulos.com/ […]
[…] enfermera Elena Plaza, del portal Salud Sin Bulos, explica que las mascarillas no retienen el dióxido de carbono y su función es filtrar […]
[…] Según el portal español Salud sin Bulos, creado con la finalidad de evitar las noticias falsas en el sector de la Salud, las mascarillas no […]
[…] ➡️ Las mascarillas no producen hipoxia cerebral: https://saludsinbulos.com/observatorio/mascarillas-hipoxia-cerebral/ ➡️ ¿Son egoístas las mascarillas? […]